02/02/2014
Nuestras manos son herramientas de una complejidad y precisión asombrosas. Nos permiten realizar desde las tareas más delicadas, como enhebrar una aguja, hasta las más enérgicas, como levantar un objeto pesado. Detrás de cada uno de estos movimientos se esconde una red intrincada de huesos, músculos, nervios y, fundamentalmente, tendones. Dentro de esta compleja maquinaria, existe una estructura poco conocida pero de vital importancia para la función de nuestros dedos: el Quiasma de Camper. Aunque su nombre suene técnico, comprender su función es clave para entender la biomecánica de nuestros dedos y la complejidad que enfrentan los cirujanos de mano al tratar lesiones en esta área tan delicada.

¿Qué es Exactamente el Quiasma de Camper?
Para entender el Quiasma de Camper (también conocido como Chiasma tendinum), primero debemos hablar de los tendones flexores que recorren la palma de nuestra mano hasta la punta de los dedos. Son como cuerdas que conectan los músculos del antebrazo con los huesos de los dedos, permitiéndonos doblarlos. En cada uno de nuestros dedos (del índice al meñique) tenemos dos tendones flexores principales:
- Tendón Flexor Digitorum Superficialis (FDS): Es el más superficial y se encarga de doblar el dedo a nivel de la articulación media (la articulación interfalángica proximal).
- Tendón Flexor Digitorum Profundus (FDP): Es más profundo y viaja por debajo del FDS para insertarse en la última falange, siendo el responsable de doblar la punta del dedo (la articulación interfalángica distal).
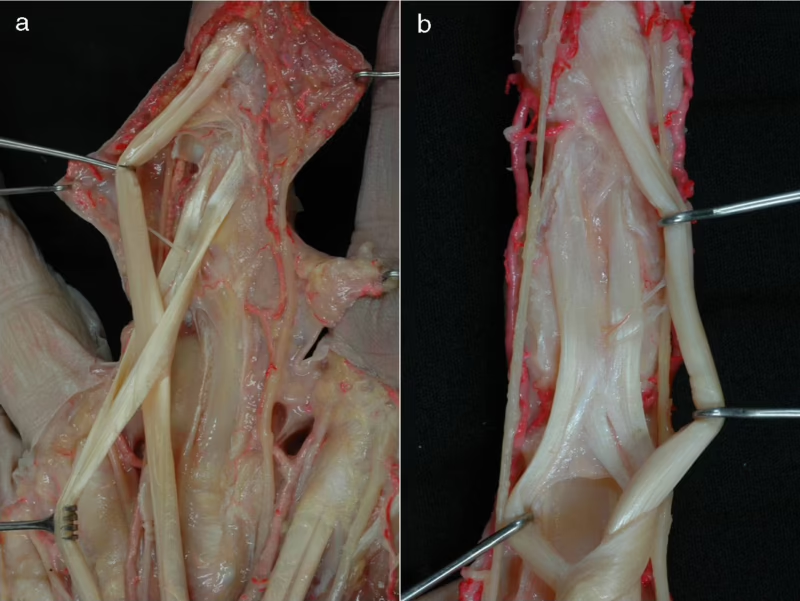
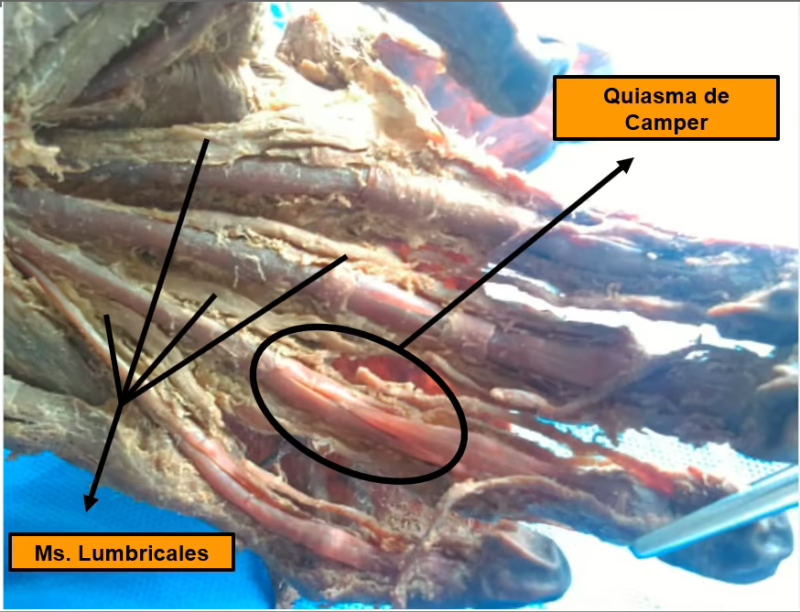
Aquí es donde la magia ocurre. Justo antes de que el tendón FDS llegue a su punto de inserción en la falange media, este se divide en dos bandas o brazos. Estas dos bandas se separan para crear una especie de ojal o túnel. A través de este túnel pasa el tendón FDP en su camino hacia la punta del dedo. El Quiasma de Camper es precisamente la estructura formada por esta división del tendón FDS y, más importante aún, el sutil pero crucial intercambio de fibras que ocurre entre sus dos brazos justo antes de que se inserten en el hueso. Esta decusación de fibras refuerza la estructura, creando una configuración estable y funcional que es fundamental para el movimiento coordinado y la estabilidad del dedo.
La Importancia de las Poleas Tendinosas: Las Guardianas del Movimiento
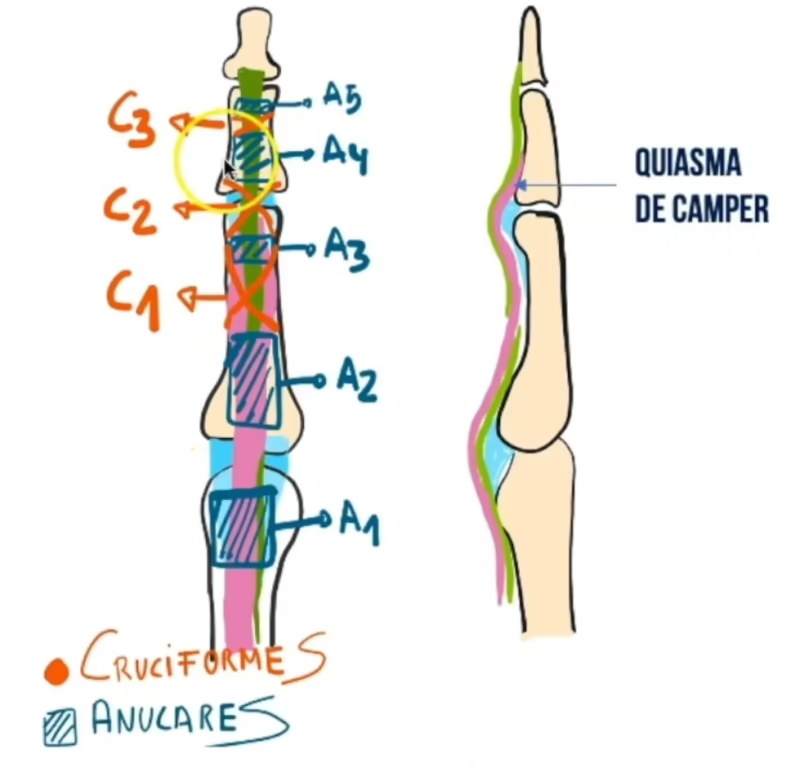
El sistema de tendones flexores no podría funcionar correctamente sin el soporte de otra estructura clave: el sistema de poleas. Las poleas son engrosamientos del tejido que recubre los tendones (la vaina tendinosa), formando una serie de túneles fibrosos que mantienen a los tendones pegados al hueso. Existen dos tipos de poleas:
- Poleas Anulares (A1 a A5): Son más gruesas y resistentes, proporcionando el soporte principal.
- Poleas Cruciformes (C1 a C3): Son más delgadas y flexibles, ubicadas en las articulaciones para permitir la flexión sin restricciones.
La función de estas poleas es crítica. Sin ellas, al doblar el dedo, los tendones se separarían del hueso, creando lo que se conoce como el efecto cuerda de arco (bowstringing). Esto resultaría en una pérdida significativa de fuerza y rango de movimiento. Las poleas A2 y A4 son consideradas las más importantes biomecánicamente, y su preservación es una prioridad máxima en cualquier cirugía de mano. El Quiasma de Camper se encuentra anatómicamente muy cerca de estas poleas, y juntos forman un sistema interdependiente que garantiza la delicadeza y eficiencia de nuestros movimientos digitales.
Relevancia Clínica y Quirúrgica: ¿Por Qué Es Tan Importante?
La región de la mano donde se encuentran el Quiasma de Camper y las poleas más importantes es conocida en el mundo quirúrgico como la "Zona 2". Durante mucho tiempo, esta área fue apodada la "Tierra de Nadie" (No Man's Land) por los cirujanos, debido a los malos resultados que se obtenían al intentar reparar lesiones tendinosas en esta zona. La escasa irrigación sanguínea y la alta propensión a la formación de cicatrices (adherencias) que impedían el deslizamiento de los tendones hacían de cualquier intervención un verdadero desafío.
Hoy en día, con técnicas modernas, los resultados han mejorado drásticamente, pero el conocimiento detallado de la anatomía sigue siendo primordial. Entender la morfometría y las variaciones del Quiasma de Camper es crucial por varias razones:
- Reparación de tendones: En caso de una laceración del FDS distal al quiasma, la reparación es compleja porque cada brazo del tendón es muy delgado.
- Reconstrucción de poleas: Cuando una polea vital como la A2 se destruye, los cirujanos a veces utilizan uno de los brazos del tendón FDS, proveniente del quiasma, para reconstruirla. Conocer las dimensiones y la resistencia de estos brazos es fundamental para el éxito del procedimiento.
- Planificación quirúrgica: Saber la ubicación probable del quiasma y las poleas en relación con los pliegues de la piel ayuda al cirujano a planificar incisiones más precisas y menos invasivas.
Variaciones Anatómicas: No Todos los Dedos son Iguales
Uno de los hallazgos más interesantes de los estudios anatómicos es que el Quiasma de Camper no es idéntico en todas las personas ni en todos los dedos. Existen múltiples variaciones en cómo las fibras de los dos brazos del FDS se intercambian. Estas variaciones se pueden agrupar en tres categorías principales.
Tipos de Quiasma de Camper
| Tipo de Quiasma | Descripción | Frecuencia Aproximada |
|---|---|---|
| Simétrico | Existe un intercambio bidireccional y equilibrado de fibras entre los dos brazos del tendón FDS. Es la configuración biomecánicamente más estable. | ~51% |
| Asimétrico | El intercambio de fibras es unidireccional; solo un brazo envía fibras al otro. Esta asimetría podría tener implicaciones en la biomecánica del dedo. | ~45% |
| Pseudoquiasma | No hay ningún intercambio de fibras entre los dos brazos. El tendón simplemente se divide en dos sin crear un verdadero quiasma. | ~4% |
La distribución de estos tipos no es uniforme. Por ejemplo, los quiasmas asimétricos son mucho más frecuentes de lo que se pensaba, lo que podría contradecir algunas suposiciones biomecánicas sobre la flexión del dedo. Sin embargo, la variación más notable se encuentra en el dedo meñique (quinto dedo). Los estudios han revelado que el meñique presenta diferencias significativas:
- Los brazos del tendón FDS son considerablemente más delgados y estrechos que en los otros dedos.
- El "pseudoquiasma" (tipo 9, sin intercambio de fibras) se observa casi exclusivamente en el dedo meñique.
Estas características anatómicas podrían ser un factor de riesgo que contribuye a la mayor vulnerabilidad del dedo meñique a sufrir rupturas tendinosas espontáneas (sin una lesión traumática evidente).
Preguntas Frecuentes (FAQ) sobre Lesiones de Tendones Flexores
¿Cómo puedo saber si me he roto un tendón flexor?
El síntoma más claro de una ruptura completa de un tendón flexor es la incapacidad de doblar una o más articulaciones del dedo afectado. Si la herida es abierta (un corte), el diagnóstico puede ser más obvio. Es fundamental buscar atención médica de inmediato, ya que los extremos del tendón roto se retraen y no pueden sanar por sí solos. La cirugía es casi siempre necesaria para volver a unirlos.
¿En qué consiste la cirugía de reparación de un tendón flexor?
La cirugía implica localizar los extremos retraídos del tendón y unirlos cuidadosamente con suturas especiales. Después de la operación, la mano se coloca en una férula protectora que mantiene la muñeca y los dedos en una posición flexionada para eliminar la tensión de la reparación. La rehabilitación con un terapeuta de mano es crucial y comienza pocos días después de la cirugía para evitar la formación de adherencias y recuperar el movimiento gradualmente.

¿Cuánto tiempo tarda la recuperación?
La recuperación es un proceso largo. El tendón tarda aproximadamente de 3 a 4 meses en sanar lo suficiente como para usar la mano sin restricciones. La férula se suele llevar durante 6 a 8 semanas. La rigidez es común después de la cirugía, pero generalmente mejora con la terapia. En algunos casos, si se forma demasiado tejido cicatricial que impide el deslizamiento del tendón, puede ser necesaria una segunda cirugía llamada tenólisis para liberarlo.
¿Cómo se puede diferenciar una lesión del tendón superficial (FDS) de una del profundo (FDP)?
Un médico o terapeuta puede realizar pruebas sencillas. Para evaluar el tendón profundo (FDP), se sujeta la articulación media del dedo afectado para evitar que se doble y se le pide al paciente que doble la punta del dedo. Si no puede hacerlo, el FDP probablemente esté lesionado. Para evaluar el tendón superficial (FDS), se mantienen los otros dedos completamente extendidos (lo que neutraliza la acción del FDP, que tiene un origen muscular común) y se le pide al paciente que doble el dedo afectado por la articulación media. Si puede hacerlo, el FDS está intacto.
¿Por qué el dedo meñique es más vulnerable a rupturas?
Como se mencionó anteriormente, la anatomía del dedo meñique presenta ciertas particularidades. Sus tendones flexores suelen ser más delgados y débiles. Además, la mayor frecuencia de "pseudoquiasmas" (sin intercambio de fibras) en este dedo podría ofrecer menos soporte estructural, convirtiéndolo en un punto débil y explicando por qué un número desproporcionado de rupturas tendinosas espontáneas ocurren en el meñique.
Si quieres conocer otros artículos parecidos a Quiasma de Camper: Anatomía Secreta de tu Mano puedes visitar la categoría Casas Rodantes.